NEWS CENTER
日前,山西省第二人民医院连续开展省内首例、第二例胰肾联合移植肠引流术。经过精心治疗,两名患者先后于9月11日、9月21日出院。这标志着山西就此成功完成两例胰肾联合移植肠引流术,山西省第二人民医院填补此项技术空白,胰腺移植技术已跨入全国先进行列。
35岁的刘某患有I型糖尿病致慢性肾功能衰竭,于2018年8月10日到山西省第二人民医院肾移植透析中心一区入院治疗。53岁张某患有慢性肾衰竭,II型糖尿病,于同年8月13日到肾移植透析中心二区入院治疗。糖尿病肾病是常见的微血管并发症,是造成肾功能衰竭最常见原因之一。随着病程延长,约半数以上患者出现不同程度的蛋白尿,肾脏损害日益加重,最终导致肾功能衰竭。
胰肾联合移植是目前提高这类病人生活质量及生存期的治疗方法。成功的胰肾联合移植可纠正尿毒症和控制血糖,更有益于稳定或改善神经障碍、糖尿病胃轻瘫和视网膜病变等并发症。该治疗方式的优点是患者只接受一次手术可以同时治愈糖尿病及慢性肾功能衰竭,同时移植肾远期存活率也高于单纯肾移植患者。

(图注:山西省首例胰肾联合移植肠引流术,术中)
但同时,胰肾联合移植肠引流术属于外科手术中高风险、疑难危重手术。我国胰肾联合移植起步较晚,全国能开展该手术的移植中心为数不多。成功的胰肾联合移植后,患者可完全摆脱血液透析及胰岛素注射。
在山西省第二人民医院肾移植透析中心主任武小桐的指导下,该中心一区周华主任、二区王振兴主任带领团队认真评估患者身体状况、配型结果及个人意愿,多次与患者家属沟通、释疑。最终,手术团队敲定治疗方案为:胰肾联合移植肠引流术。
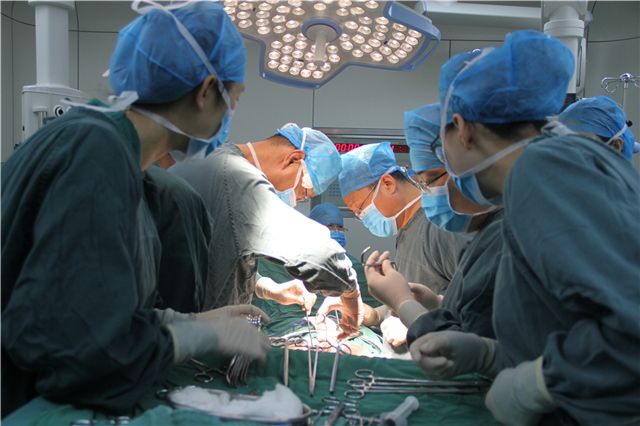
(图注:山西省第二例胰肾联合移植肠引流术,术中)
“只有‘胰腺’、‘肾脏’两个器官同时移植,才能同时解决糖尿病和尿毒症这两大问题。目前肾移植手术技术非常成熟,但胰肾联合移植并发症风险极高,术后并发症发生率达10%~30%,考验更大。”周华主任介绍。
术前,器官移植团队充分准备,周密安排,制定各种突发情况应急预案。8月15日、16日,在手术室、麻醉科的配合下,器官移植团队分别为这两名患者实施同种异体胰肾联合移植术,手术方式选择了国际最先进的利用患者髂动脉搭桥的腔静脉回流肠内引流的胰肾联合移植术。
“胰腺的修整”是整个手术成功的关键。为减少术后出现胰漏、出血等并发症,移植医师精心修整胰腺,仅修整胰腺就耗时3个小时。术中,器官移植团队精密合作,两例胰肾联合移植术均历时6个小时顺利完成。

(图注:术后,医护人员密切监测患者生命体征)
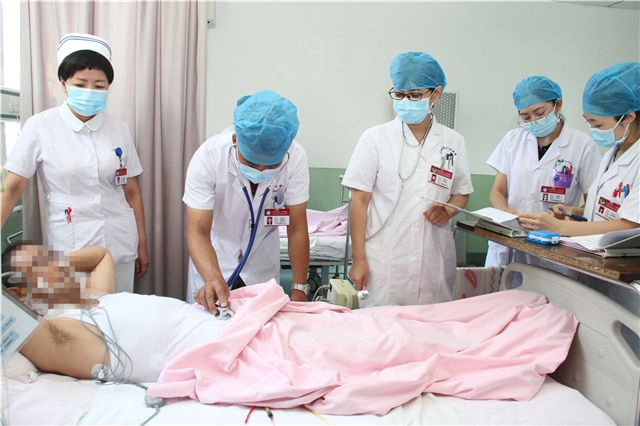
(图注:术后,医护人员密切监测患者生命体征)
手术的顺利完成只是第一步,防范术后多种并发症风险是手术是否成功的关键。山西省第二人民医院肾移植透析中心医护团队密切关注两名患者病情,对移植肾功能、胰腺功能等数据采取实时动态监护。各班值班医生、护士实时汇报患者病情变化、各项化验指标变化。经过精心术后监测治疗,2018年9月11日,35岁的患者刘某出院。9月21日,53岁患者张某出院。

(图注:出院当天,患者刘某致谢肾移植透析中心一区、三区医护人员)
“胰肾联合移植能阻止移植肾糖尿病肾病的复发,同时纠正糖代谢紊乱和尿毒症。只需一次手术和一次大剂量免疫抑制剂治疗,也使移植成功率提升。”王振兴主任解释。
周华、王振兴所在的山西省第二人民医院是山西省最大的肾脏移植医院。该院已累计开展肾移植手术近1800余例。自2007年至今,该院已完成亲属活体肾移植术170余例。此前,该院曾成功开展山西首例ABO血型不相容亲属活体肾移植手术,填补了山西省器官移植领域该项技术空白。此次胰肾联合移植肠引流术的开展,为广大糖尿病肾病患者带来了福音,也是山西省第二人民医院器官移植技术方面的重大突破。
目前,两名患者一般状况良好,移植肾功能、移植胰腺功能均恢复正常,血肌酐、血糖等指标均在正常水平,各项身体机能恢复良好,告别了胰岛素及透析治疗方式。

版权所有:山西省第二人民医院 山西省职业病医院 晋ICP备16008008号
Copyright © The second people's Hospital of Shanxi , Occupational disease hospital of Shanxi
